【福岡】リハビリは150日超えたらどうなる?回復を諦めないリハビリ継続方法を解説

「リハビリは150日で打ち切られる」と聞いて不安な方も多いのではないでしょうか。
結論として、150日を超えると医療保険でのリハビリは原則終了しますが、介護保険への移行や自費リハビリを活用することで、リハビリ自体は継続できます。
本記事では、150日ルールの仕組みや期限を迎えた後の3つの選択肢、後悔しないためのスムーズな切り替え方までを解説します。今後のリハビリ方針で悩んでいる方はぜひ参考にしてください。
【結論】リハビリは150日を超えたらどうなる?

リハビリが150日などの上限を超えると、医療保険でのリハビリは原則終了しますが、介護保険や自費サービスなどに移行して継続することができます。まずは、150日後の流れを把握しておきましょう。
原則:医療保険のリハビリは終了
医療保険を使ったリハビリは、発症から150日(※疾患によって異なる)を経過すると、原則として終了します。これは制度上、一定期間を過ぎると大きな改善が見込みにくいと判断されるためです。
例えば、骨折などの運動器疾患では上限が150日と定められており、発症や手術から150日を超えるとそれまでと同様に医療保険でリハビリを受けることは原則できなくなります。
例外:継続できるケースもある
リハビリの150日ルールには例外があり、全員が強制的に打ち切られるわけではありません。例えば、失語症や特定の難病など、国が定める「除外対象」の疾患に当てはまる場合は上限を超えても医療保険での継続が可能です。
また、それ以外でも主治医が「継続によってさらなる改善が見込める」と医学的に判断したケースでは、回数制限などはつくものの、特例措置としてリハビリの継続が認められます
リハビリの150日ルールとは?

リハビリの150日ルールとは、健康保険(医療保険)を使ってリハビリを受けられる期間に上限を定めた制度のことです。なぜリハビリには期限が設けられているのか、その仕組みを解説します。
150日ルールの仕組み
150日ルールの仕組みは、病気の発症日や手術日を起算日とし、そこから定められた日数分だけ医療保険が適用されるというものです。起算日から上限を超過すると、基本的には保険点数が算定できなくなり、これまでと同じ頻度・内容でリハビリを続けることが難しくなります。
骨折や関節の病気といった「運動器疾患」の上限が150日であるため、一般的にこの名前で呼ばれることが多いです。
なぜ150日で区切られるのか
150日で区切られる理由は、限られた医療費を適正に配分し、急性期の治療から生活期(介護保険)へのスムーズな移行を促すためです。
際限なく医療保険を適用すると国の医療費が圧迫されるため、症状が安定した後は「生活を支える」目的の介護保険に役割を引き継ぐシステムになっています。
 FIRST STEP石橋
FIRST STEP石橋制度上の区切りだけでなく、回復期リハビリでの実際の入院日数も、最近は全体的に短くなってきています。今後、入院できる期間がさらに短くなっていく可能性も否定できません。
対象になる疾患とリハビリ日数一覧
対象になる疾患と上限日数は、主に以下の4つのグループ(疾患別リハビリテーション)によって定められています。
| 疾患グループ | 主な対象疾患 | 上限日数 |
| 運動器疾患 | 骨折、靭帯損傷、変形性関節症 など | 150日 |
| 脳血管疾患等 | 脳梗塞、脳出血、くも膜下出血など | 180日 |
| 心大血管疾患 | 急性心筋梗塞、狭心症 など | 150日 |
| 呼吸器疾患 | 肺炎、慢性閉塞性肺疾患(COPD) など | 90日 |
リハビリは150日を超えたら本当にリハビリはできない?


疾患ごとの上限日数を超えても、リハビリ自体ができなくなるわけではありません。ここでは、どのような場合に上限日数を超えてリハビリを続けられるのか、代表的な3つの例外パターンについて詳しく見ていきましょう。
継続できる「除外対象」とは
除外対象とは、国が特例として「日数上限の対象外」と定めた特定の疾患や状態のことです。主な除外対象の例は以下の通りです。
- 失語症、失認、失行症、高次脳機能障害
- 重度の頚髄損傷の患者
- 心筋梗塞・狭心症の患者
- 慢性閉塞性肺疾患(COPD)の患者
これらの状態に該当する患者さんは、150日ルールが適用されず、期限を超えても医療保険を使ってリハビリを継続することが認められています。
医師の判断で継続できるケース
除外対象の疾患以外でも、主治医が「リハビリを中止すると急激に状態が悪化する恐れがある」または「継続すれば明確な機能改善が見込める」と医学的に判断した場合は特例として継続可能です。
ただし、このケースでは「1ヶ月に13単位(1単位20分)まで」という上限が設けられています。これは週1〜2回程度の頻度となるため、これまでのリハビリと比較すると頻度や時間が大幅に減ってしまう点には注意が必要です。
労災・交通事故の場合はどうなる?
労災や交通事故によるケガの場合は、健康保険とは異なる制度が適用されるため、医療保険の「150日ルール」は適用されません。業務中や通勤中のケガであれば「労災保険」、交通事故であれば相手方の「自賠責保険」などを使ってリハビリをします。
この場合、主治医が医学的に「これ以上の劇的な改善は見込めない(症状固定)」と診断するまでは、発症からの日数に制限されることなく、必要な治療やリハビリが継続して受けられます。
リハビリ150日後の3つの選択肢は何がある?


リハビリ150日後の選択肢は、「医療保険」「介護保険」「自費リハビリ」の3つがあります。それぞれ詳しく解説します。
ケース① :医療保険で継続するリハビリ(例外ケース)
医療保険での継続は、先述した「除外対象疾患」に当てはまるか、主治医が「医学的にリハビリの継続が必要である」と判断した例外的なケースでのみ可能な選択肢です。
これまでと同じ費用の自己負担割合(1〜3割)で受けられるメリットはありますが、医師の判断による延長の場合は「月に13単位まで」などの制限がつくことが多く、入院中やこれまでの外来と比較するとリハビリの頻度や時間が大幅に減ってしまう点に注意が必要です。
ケース② :介護保険を使ってのリハビリ
介護保険への移行は、市区町村で要介護認定を受け、訪問リハビリやデイケアを利用する最も一般的な選択肢です。医療保険が病気やケガの「治療」を目的とするのに対し、介護保険では自宅などで安全に過ごすための「機能維持」へと目的がシフトします。
利用期限がないことが最大の強みですが、一方でリハビリの回数や時間は医療保険よりも制限される傾向にあります。リハビリの内容や役割が変化することを正しく理解したうえで、切り替えを検討しましょう。



介護保険のリハビリは日数制限がない反面、週1〜2回程度や集団リハビリ、生活支援中心といった実質的な制限があるため、機能回復を目的としたリハビリとしては物足りないと感じる方も多いです。
ケース③ 自費リハビリ
自費リハビリとは、保険を使わず全額自己負担で行う民間サービスです。日数・回数の制限がなく、理学療法士などの資格を持つセラピストによるリハビリが受けられるのが特徴です。
費用はかかりますが、「手のリハビリや指のリハビリをして、日常生活で手を使えるようにしていきたい」「車いす生活ではなく、歩けるようになりたい」といった高い目標に対して、専門的なリハビリを集中的に受けられるメリットがあります。



保険リハビリと比較すると、時間や回数の制限がないため、目標に向けたその方に合ったリハビリを受けることができます。
【参考】介護保険リハビリへの切り替え方法は?


介護保険リハビリへの切り替えを行うためには、医療保険の期限が切れる前に市区町村の窓口で手続きを行う必要があります。介護保険への切り替えについて、対象年齢や具体的な手順などを解説します。
何歳から対象になる?
対象になる年齢は原則65歳以上ですが、特定疾病の方は40歳から対象となります。
特定疾病には、初老期における認知症や関節リウマチ、パーキンソン病などが含まれ、40〜64歳の方でも要介護認定を受けることで介護保険サービスが利用できます。
40歳未満の方は介護保険を使うことができないため、医療保険での外来リハビリや、場合によっては医療保険での訪問看護によるリハビリが受けられます。
申請の流れ(いつ何をすればいいか)
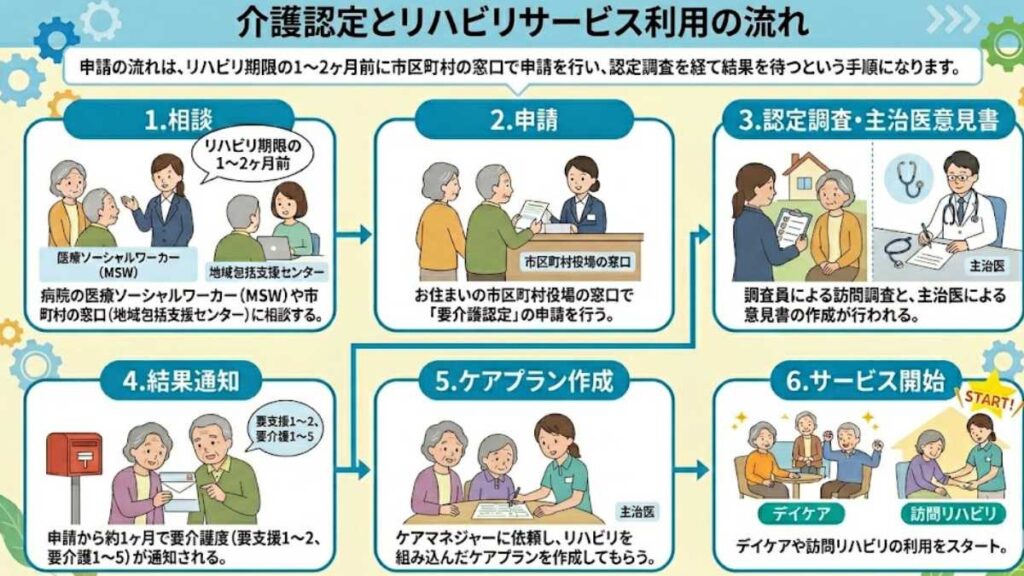

申請の流れは、リハビリ期限の1〜2ヶ月前に市区町村の窓口で申請を行い、認定調査を経て結果を待つという手順になります。
- 相談: 病院の医療ソーシャルワーカー(MSW)や市区町村の窓口(地域包括支援センター)に相談する
- 申請: お住まいの市区町村役場の窓口で「要介護認定」の申請を行う
- 認定調査・主治医意見書: 調査員による訪問調査と、主治医による意見書の作成が行われる
- 結果通知: 申請から約1ヶ月で要介護度(要支援1〜2、要介護1〜5)が通知される
- ケアプラン作成: ケアマネジャーに依頼し、リハビリを組み込んだケアプランを作成してもらう
- サービス開始: デイケアや訪問リハビリの利用をスタート



入院中の場合は、医療ソーシャルワーカーから介護申請について案内されることが多いです。
わからないことがあれば、遠慮せずに相談してみてくださいね。
デイケア・訪問リハビリの違い
デイケア(通所リハビリ)は施設に通ってリハビリを受けるサービスであり、訪問リハビリは専門職が自宅に来てリハビリを行うサービスです。
専用の機器を使いながら他者との交流も楽しみたい方は「デイケア」を、自宅内の段差解消や実際の家事動作など生活環境に即した訓練を希望する方は「訪問リハビリ」を選択されることが多いです。
自費リハビリとは?150日後に選ばれる理由


自費リハビリとは、保険適用外で全額自己負担となる代わりに、日数や時間に制限なく専門的な施術を受けられるサービスです。医療保険との違いや選ばれる理由などを解説します。
医療保険で受けられるリハビリとの違い
医療保険との最大の違いは、利用できる日数や1回あたりの時間、リハビリ内容に一切の制限がないことです。
医療保険では「150日まで」「1日最大約1時間」といったルールや、担当患者数の多さ、制度上できる内容に制限があります。一方、自費リハビリでは制度に縛られず、予算や体力に合わせて、完全オーダーメイドのリハビリが可能です。
介護保険で受けられるリハビリとの違い
介護保険リハビリと自費リハビリの違いは、リハビリの「目的」と「頻度・時間の制限」です。介護保険は日数制限がない反面、「週1〜2回・1回20〜40分程度」「生活支援中心」といった実質的な制限があり、安全な在宅生活の継続が主な目的です。
そのため、「麻痺した手を使えるようにしたい」「装具を外して歩きたい」など、積極的な機能改善を目指す方には物足りない傾向にあります。
一方、自費リハビリは制限がなく、一人ひとりの目標や状態に合わせたオーダーメイドのプランでリハビリが受けられます。
どんな人に向いているか
自費リハビリに向いている人は、「車いす生活ではなく、もう一度自分の足で歩きたい」「麻痺した手を動かして仕事に復帰したい」「趣味の旅行を再開したい」など、達成したい明確な目標がある人です。
介護保険による現状維持ではなく、具体的な目標に向けて回復を目指したい方に向いています。



保険リハビリと自費リハビリを組み合わせて、目標に向かってリハビリしている方も増えています。
リハビリ150日後でも回復できる?改善のために大切なこと


リハビリは150日経過後であっても、適切な方法で継続すれば、身体機能の回復・改善を目指せる可能性があります。リハビリの効果を伸ばすポイントややってはいけない行動などを解説します。
やってはいけないNG行動
やってはいけないNG行動は、過度な安静による「寝たきり状態(廃用症候群)」の放置と、焦って自己流で無理なトレーニングをすることです。
「150日経ったからもう良くならない」と諦めて体を動かさなくなると、筋肉や関節は急速に衰えてしまいます。一方で、痛みを我慢して間違った負荷をかけ続けると、関節を痛めるなど逆効果になるため避けましょう。
「まだ良くなる人」の特徴
まだ良くなる人の特徴は、明確な目標を持ち、決められたリハビリの時間だけでなく、日常生活の中でも積極的に体を動かしている人です。専門家任せにするのではなく、「自分自身で良くしていく」という前向きなモチベーションを持っています。
教わった自主トレーニングを日々の習慣として定着させ、家事などの日常動作もリハビリの一環として捉えられる人は、発症から時間が経っても回復の傾向が見られる場合があります。
リハビリ効果を伸ばす3つのポイント
リハビリ効果を伸ばす3つのポイントには以下が挙げられます。
- 自主トレーニングを継続する
- 栄養と睡眠を十分に確保する
- 専門家による定期的な評価を受ける
リハビリ効果をさらに高めるには、施設だけでなく家事や散歩など、日常の中で無理なく体を動かす習慣が大切です。また、体の回復を支えるたんぱく質などの十分な食事と、質の高い睡眠も欠かせません。自己流による誤った動きや負担を防ぐため、定期的に専門家のチェックを受け、状態に合った方法へ調整してもらいましょう。


福岡の訪問自費リハビリ
FIRST STEP
ご自宅や施設に理学療法士がお伺いするマンツーマンの自費リハビリです。
「もう一度歩きたい」「家族との時間を楽しみたい」そんな想いに寄り添いながらあなたに合わせたリハビリをサポートします。
まずはお気軽にご相談ください


コメント